傅继弟医生的科普号
- 精选 傅继弟主任介绍
 傅继弟 主任医师 中国医学科学院整形外科医院 神经外科445人已观看
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科445人已观看 - 精选 骨瘤手术能不留疤痕么?
头部骨瘤手术治疗能减少疤痕么?
 傅继弟 主任医师 中国医学科学院整形外科医院 神经外科172人已读
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科172人已读 - 精选 小儿颅骨修复福音
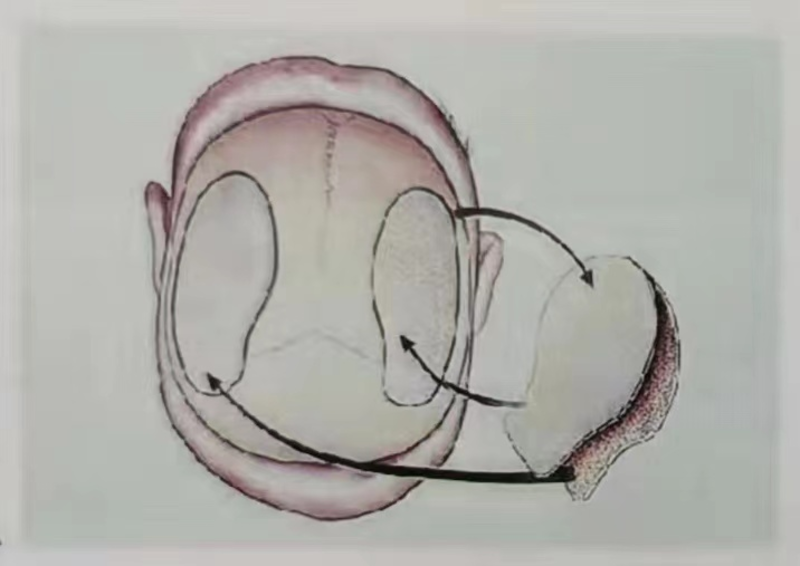
小儿颅骨修复新技术中国医学科学院整形外科医院成功开展青少年“自体颅骨镜像手术”2022年4月,在中华少年儿童慈善基金会“傅继弟儿童颅骨修补救助项目”的支持下,我院神经外科与整形外科成功开展一例青少年自
 傅继弟 主任医师 中国医学科学院整形外科医院 神经外科626人已读
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科626人已读 - 精选 插花少女颅骨骨瘤,内镜无痕技术显身手
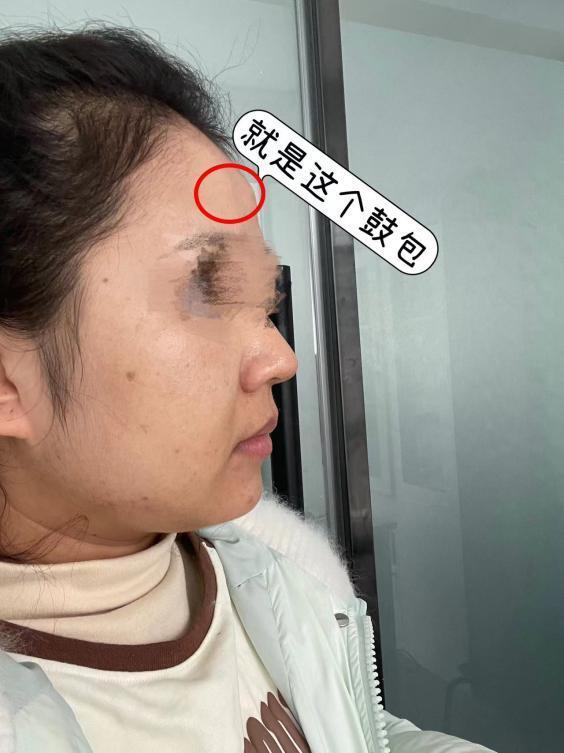
小钱姑娘是一位插花能手,经营着自己的花店,生活过得充实且快乐。可最近两年却令她快乐不起来,只因为在额头中间部位有一块隆起,期初她并未在意,随着时间推移这隆起的部位越来越明显,已经明显的影响到面部外观,身边的人都用好奇的眼光也让小钱姑娘越发感到不适。容貌逐渐改变使得小钱姑娘越来越焦虑,几年间相继在各大医院看过不少专家,确诊为颅骨骨瘤,专家给出的方案无外乎都是在额头或发际线处切口,术后都会在额部留下永久性的瘢痕。后来抱着试一试的心态找到中国医学科学院整形外科医院神经外科傅继弟教授,傅教授面诊完后很有信心的对小钱姑娘说:“你这就是一个良性的颅骨骨瘤,在年轻人里面很常见,可以手术切除,而且我们这里的特色就是美容缝合不留面部切口和瘢痕。”经过傅教授的一番详细的解答沟通后,小钱姑娘终于放下了心中的顾虑。安排住院后,完善术前各项检查,傅教授很快就制定出了手术方案。手术的关键问题是:骨瘤距离发际最大距离达到6厘米,怎样设计发际内隐藏切口,不留痕迹切除骨瘤?傅教授心里早就已经有了绝招。手术当天傅教授早早地来到手术室,协和整形外科医院的内窥镜和常规内镜不太一样,镜头的设计更多的考虑了微创整形理念。傅教授设计了仅有三厘米的头发内切口方案,在内窥镜下用磨钻磨掉凸出的骨瘤,最后用极细的缝合线进行美容缝合。术后小钱姑娘恢复得很好,手术部位已经完全看不见疤痕,额头部位也很平整。出院后继续经营着自己的花店,又可以一个人晒着午后暖暖的阳光安静的插花,享受生活,不再饱受周边人异样的眼光。几天后,傅教授收到小钱姑娘发来的信息:“谢谢傅教授,谢谢中国医学科学院整形外科医院!祝傅教授团队所有医护人员身体健康工作顺利!”傅教授再次提醒年轻的朋友们,面部的骨性隆起,要及时就医,确定骨瘤属于良性还是恶性。如果是良性骨瘤,一般可以观察,如果骨瘤变得非常大,或者影响面容,可以考虑手术切除。通过专业的内窥镜和美容整形技术,可以真正实现“无痕手术”。 【延伸阅读】颅骨骨瘤是一种常见的良性肿瘤,多隆突于骨面。由于颅穹窿部为膜性成骨,颅底部为软骨内成骨,故颅穹窿部的骨瘤较颅底部多见,尤其是额骨和顶骨。好发于20~30岁的青壮年,病程较长,男女无差异。多以无意发现的无痛性颅骨肿物或伴有轻微不适居多,主要症状为局部肿块、头痛、局部疼痛、头晕和眼球突出。多累及颅骨外板,可出现局部隆起的肿块、质硬、与头皮无粘连、表面光滑、边界较清、不活动、偶有压痛,局部头皮无红肿,多无不适感。临床症状明显、生长迅速怀疑恶性变、影响颅面部美容的骨瘤应手术切除,生长缓慢而无症状者可临床随诊观察。 【专家简介】傅继弟,中国医学科学院整形外科医院神经外科主任医师,教授,医学博士,研究生导师,九三学社中央医疗卫生委员会执行委员,北京医学会神经外科分会执行委员,中国医师协会内镜专家委员会委员,中国医刊编委。专业特长:小儿自体颅骨镜像修复,颅内感染及脑积水的外科治疗,小儿神经系统出生缺陷病变,神经外科常见病的手术治疗。
 傅继弟 主任医师 中国医学科学院整形外科医院 神经外科470人已读
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科470人已读 - 典型病例 晚期鲍曼不动杆菌化脓性颅内感染的治疗
除夕夜收的这个孩子。当时还处在疫情期间,因为主治医生打了好几个电话,孩子化脓性颅内感染已经上了呼吸机,纠结后决定让他来北京。第二天,除夕,父母带着他从安徽坐救护车,绕道山东避开中风险区进京。到北京那晚很波折,救护车上的呼吸机报警弱,差点因为痰痂窒息。急诊查了头ct,双侧脑室大量积脓,腰大池也引出不少脓液,鲍曼不动杆菌颅内感染,急诊手术进行了双侧脑室冲洗,清理出大量积脓。双侧脑室、腰大池引流液初五晚上查房,小家伙总算脱掉了呼吸机,人也开始精神了,脑脊液里的脓液基本没了,逐渐清亮。来的时候呼吸衰竭, 经过两个多月的治疗,脑脊液成分完全恢复正常后做了分流手术,出院前已经开始练习坐立,四肢活动已经很灵活。这漫长的两个多月的治疗过程中,最重要的就是持续的体外引流,早期快速降低菌负荷,减小脑室黏连孤立脑室的风险,后期引流加快脑脊液净化,避免分流并发症。今天一个贵州一个湖南的主任远程会诊,也是因为术后颅内感染,这是一个危险的并发症,但是只要早期有效干预,预后都很好!
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科757人已读 - 医学科普 感染性脑积水如何避免分流感染及分流管堵塞
感染性脑积水是一类特殊的继发性脑积水,因为分流的远期失败率较高。而失败的原因无非两点∶感染复发、分流管堵管。为什么会这样呢?主要是过早分流导致的。颅内感染的治疗周期偏长,且感染治愈后脑脊液指标异常:白细胞高,蛋白高,有杂质等等,过早分流失败率非常高!颅内感染后脑积水,脑脊液蛋白高因此,感染性脑积水的分流应该分步做。首先进行长程皮下潜行体外引流,进行脑脊液的净化治疗。等待脑脊液成分恢复正常,指标正常且停药观察后感染不复发,再加入分流泵,这样可最大限度避免分流管堵塞及感染复发的隐患。将分流术分步做还有一个优势,就是避免出血造成的分流管堵塞。因为每次脑穿刺后迟发性渗血的比例很高,一部分血块进入分流泵会造成分流管堵管。分流管堵管堵塞分流泵堵塞尤其是脑室越是扩张越不建议直接分流,为什么呢?因为萎缩的脑组织在脑室缩小过程中更容易反复渗血,血块即使不读塞分流泵、分流管,也会增加阻力。而且直接分流后,一块1/2米粒大小的杂质就可以导致分流失败,但却没有办法把它冲洗出来。很多患者术后反复调压,总感觉有点好转但始终恢复不尽如人意,这里面很多是机械装置部分堵塞了。因此,分步行分流手术,既大大减少了感染复发及脑脊液杂质堵管的风险,又可以等待渗血期结束后放入分流泵,避免了慢性堵管。
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科687人已读 - 典型病例 为什么很多医生认为“颅内感染死亡率高”? 浅谈颅内感染治疗中的误区
提到颅内感染,尤其是化脓性颅内感染\脑室炎,很多人第一印象就是:治疗困难,死亡致残率高。为什么会这样?首先,化脓性颅内感染的治疗,真的很难吗?不一定,早期干预,其实好的很快。下面是一个全脑室化脓、脊髓
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科1149人已读 - 典型病例 结脑专题:颅内巨大结核瘤致恶性高颅压的治疗
这个患者是一个复杂的中枢神经系统结核感染病例。病程5个月,恶性高颅压2个月,腰穿测压接近400,大剂量甘露醇加大剂量激素仍然剧烈头痛、呕吐、视力严重减退。给予联合抗结核治疗3个月,联合鞘内注射给药,颅内病灶仍然处于生长状态,因结核病灶导致静脉窦回流受阻,致使颅压仍然持续升高,危及生命。患者恶性高颅压,脑室系统极度缩小,无法引流,即使立体定向穿刺,也会顷刻之间因高颅压闭合。而颅内巨大占位病变堵死了腰大池这条路。继续保守治疗,死亡率极高,看不到活的希望,怎么办?经过结脑外科诊疗中心傅继弟教授与北京胸科医院张立群教授两个团队的会诊后,确定治疗方案为:手术切除结核瘤。切除的巨大结核瘤病灶给予切除颅内病灶后,进行脑实质内的抗结核治疗,目前颅压逐渐下降,甘露醇也开始减量,头痛症状基本消失,不再呕吐。复查核磁,堵塞的颅内静脉窦也重新开放,恶性脑肿胀显著缓解。复杂危重结脑的治疗,需要系统性、个性化的治疗,术后神经外科、内科专家再次多学科会诊针对患者影像学、临床、检验指标的变化进行会诊,调整方案。经过傅继弟教授颅内感染团队的治疗,目前患者颅内结核测序阴性,白细胞数正常,糖恢复正常。在长期卧床数月、几番经历生死考验之后,患者顺利出院。
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科859人已读 - 典型病例 傅继弟教授颅内感染团队病例:鲍曼不动颅内感染合并隐球菌脑膜炎患者突发脑疝
鲍曼不动颅内感染合并隐球菌脑膜炎患者。隐球菌脑膜炎病程六个月,后又出现鲍曼不动杆菌颅内感染,转来后第一天因为脑室内新鲜出血筑形,凝血功能严重异常无法手术。第二天,因脑室黏连孤立脑室形成,突发枕骨大孔疝,双瞳孔散大,自主呼吸消失,紧急进行急诊手术。术后瞳孔有所缩小,光反射不明显,血压低,间断有自主呼吸,继续呼吸机维持呼吸。该患者为XDR-鲍曼不动杆菌,仅替加环素多粘菌素敏感。需要注意的是,鲍曼不动杆菌对替加的敏感有时是不可靠的,内部菌群会同时存在耐替加菌株,单药会产生快速筛选效果。
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科1186人已读 - 典型病例 傅继弟教授颅内感染团队病例:鲍曼不动颅内感染后交感风暴并呼衰的治疗
团圆节急诊手术,患者是一个年轻的大男孩,脑出血术后XDR-鲍曼不动杆菌颅内化脓性感染。术前体温40度,呼衰,交感风暴,持续大剂量镇静药泵入病情缓解不理想,为快速控制颅内感染避免再次颅内出血,加班手术清除深部积脓,去除人工材料。术后呼吸改善,体温37度多,心率90多,自主呼吸血氧99%,直接脱机观察。
傅继弟 主任医师 中国医学科学院整形外科医院 神经外科1275人已读






